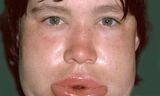
Hereditair (erfelijk) angio-oedeem is een zeer zeldzame ziekte, in Nederland zijn er rond de duizend mensen die eraan lijden. Van tijd tot tijd, soms elke week wel een keer en meestal onverwacht, beginnen bloedvaten te veel vocht door te laten en omliggend weefsel, vooral zacht weefsel, zwelt dan op. „Gebeurt het in het gezicht”, zegt Danny Cohn, internist in Amsterdam UMC, „dan krijgen mensen opgeblazen lippen of oogleden. Gebeurt het in de buik, dan kan de darm verstopt raken, wat tot hevige pijn leidt, echt hévige pijn, de hoogste score op een schaal van 0 tot 10. Gebeurt het in de mond of de luchtwegen, dan kunnen mensen stikken. Ik heb verschillende patiënten met herinneringen aan familieleden die gestikt zijn.”
Danny Cohn (44) is gespecialiseerd in vasculaire aandoeningen en het grootste deel van zijn patiënten komt bij hem voor hun bloeddruk, cholesterol, trombose of vaatontstekingen. Maar hij behandelt ook de patiënten met hereditair angio-oedeem, HAE, ook wel zwellingsziekte. De oorzaak is een genetisch defect waardoor er een tekort is aan het eiwit C1-esteraseremmer. Dat tekort leidt tot een overproductie van een eiwit dat onder andere de bloedvaten doorlaatbaar maakt. De aandoening openbaart zich meestal in de puberteit en het kan jaren duren voordat de juiste diagnose is gesteld. „Tenzij HAE al in de familie zit”, zegt Danny Cohn. „Maar bij een kwart van de patiënten is dat niet zo. De ziekte is nieuw, een de novo-mutatie.”
En dan denken artsen niet snel aan HAE?
„Zwellingen komen veel voor en meestal krijg je ze door een allergie, of als reactie op een ontsteking of een infectie.”
In 2017 nam Danny Cohn de patiënten met HAE over van zijn voorganger in Amsterdam UMC, de internist Marcel Levi, die toen net naar Londen was verhuisd om de University College London Hospitals te gaan leiden. En nu heeft Cohn met hulp van andere onderzoekers twee nieuwe behandelingen ontwikkeld voor mensen met HAE, behandelingen die bewezen veilig en effectief blijken te zijn. De publicaties erover zijn begin juli verschenen in het vooraanstaande wetenschappelijke tijdschrift The New England Journal of Medicine.
Patiënten gaan alles mijden waarvan ze denken dat het een aanval kan uitlokken. Negatieve stress, maar ook positieve
Hoe kwam je op het idee?
„Het begon tijdens een van mijn allereerste spreekuren voor HAE-patiënten, op een donkere vrijdagmiddag. In de wachtkamer zat een jonge vrouw met haar moeder, ik wist dat ze heel veel aanvallen had en dat alle behandelopties al geprobeerd waren. Ik hoopte vurig dat ze me zou vertellen dat het beter met haar ging. Maar nee, ze was alweer een paar keer opgenomen geweest op de intensive care omdat ze dreigde te stikken. Ik dacht: er moet iets gebeuren, dat ben ik als arts aan haar verplicht. De keel kan bij een aanval zo dik worden dat er niet eens meer een buisje voor de beademing doorheen kan. Dan moet er een buisje rechtstreeks in de luchtpijp worden geplaatst, via een snee in de hals.”
Zijn aanvallen altijd zo ernstig?
„Nee, maar de angst voor een ernstige aanval kan je leven ontwrichten. En wat zo triest is voor patiënten met zwellingen in de buik: ze kunnen op weinig begrip van hun omgeving rekenen, vooral als de oorzaak onbekend is. ‘Meld je je nu al voor de derde keer deze maand ziek omdat je buikpijn hebt?’ Patiënten gaan alles mijden waarvan ze denken dat het een aanval kan uitlokken. Negatieve stress, maar ook positieve. Verjaardagen, vliegreizen. Ik heb een patiënt die van boord moest omdat ze een gezichtszwelling kreeg. Het cabinepersoneel durfde het niet aan. Van zo’n verhaal word ik heel droevig.”
Er waren geen bijwerkingen, alleen wat roodheid op de plaats van de injectie
Hoe ben je die jonge vrouw in je wachtkamer gaan helpen?
„Ik ben wekelijks haar bloedplasma gaan spoelen. Ik dacht: de activator van de zwellingen haal ik er zo in elk geval voor een deel uit. Dat was ook zo, maar het hielp onvoldoende en bovendien maar tijdelijk. Ondertussen schreef ik alle biotechbedrijven aan waarvan ik wist dat ze nieuwe middelen aan het ontwikkelen waren waarmee angio-oedeem kan worden voorkomen en ik vroeg ze om early compassionate use voor mijn patiënt.
„Mijn verzoek werd overal afgewezen, uit angst voor bijwerkingen of complicaties, op één uitzondering na. Een firma in de VS had iets in de la liggen dat ze later donidalorsen zijn gaan noemen, ze waren bereid het kosteloos ter beschikking te stellen. Het was getest op gezonde vrijwilligers en veilig gebleken, maar er werd verder niets mee gedaan. Met toestemming van de inspectie en de medisch-ethische toetsingscommissie van het ziekenhuis heb ik het haar gegeven en ze kreeg meteen veel minder aanvallen. En er waren geen bijwerkingen, alleen wat roodheid op de plaats van de injectie. Op dat moment was er een tweede patiënt die vaak op de spoedeisende hulp kwam en die heb ik het ook gegeven. Nooit meer een aanval gehad.”
Hoe kan het dat een geneesmiddel zo goed werkt?
„Het bedrijf had een techniek ontwikkeld waarmee heel specifiek de aanmaak van een bepaald eiwit geremd kan worden, dus ook het eiwit dat de bloedvaten doorlaatbaar maakt. HAE is een relatief ‘geschikte’ ziekte om te onderzoeken of een geneesmiddel iets doet. Je weet precies waarop het moet aangrijpen.”
Na een tweede injectie werd het 97 procent. Echt verbluffend
En toen ben je een studie gaan opzetten?
„Met een paar centra in de VS. Samen hadden we genoeg patiënten om een gerandomiseerde, dubbelblinde en placebo-gecontroleerde trial uit te voeren en toen zagen we dat 90 procent van de patiënten na de eerste injectie van de aanvallen af was. Na een tweede injectie werd het 97 procent. Echt verbluffend.
„We hebben ook een trial gedaan met sebetralstat, een pil waarmee aanvallen in een vroeg stadium kunnen worden onderbroken. Patiënten hoeven zichzelf geen injectie meer toe te dienen als ze een zwelling voelen opkomen, wat de behandeling minder belastend maakt. Ze hoeven ook niet aan het infuus. Donidalorsen moet wel worden geïnjecteerd, maar dat hoeft maar zes tot twaalf keer per jaar en patiënten kunnen het zelf doen, een kleine hoeveelheid onderhuids in de buik.”
Jullie hebben bij een paar patiënten crispr-cas toegepast.
„Waarbij je een stukje dna uit de cellen knipt en je de ziekte uitschakelt. We voeren nu met centra in vijf andere landen een breed opgezette trial uit om te kijken hoe veilig en effectief dat is, ook op de langere termijn. Daarvan hopen we de resultaten dit najaar te kunnen presenteren. In wezen doet donidalorsen hetzelfde als crispr-cas: een eiwit elimineren. Maar bij crispr-cas is dat voorgoed en bij donidalorsen tijdelijk. Als je ermee stopt, keert het eiwit terug.”
Wat zou je kiezen als je HAE had?
„Crispr-cas. Maar ik kan me voorstellen dat patiënten daar nog een beetje huiverig voor zijn.”
Lees ook
Patiënten met erfelijke aandoening ziektevrij na behandeling met gen-knipper crispr-cas9




/s3/static.nrc.nl/images/gn4/stripped/data134922422-2e876f.jpg|https://images.nrc.nl/vg6Lry0VkTkjbkWADlAQzftkqGI=/1920x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134922422-2e876f.jpg|https://images.nrc.nl/WXeesHbxiD0t4Bfxu6kP6crhOLM=/5760x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134922422-2e876f.jpg)
/s3/static.nrc.nl/images/gn4/stripped/data134922364-208e61.jpg|https://images.nrc.nl/v7p-pWRLw0d_NptZzduOjPA0MJM=/1920x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134922364-208e61.jpg|https://images.nrc.nl/l3bgdENYhwgX-ovV0VLNJvLkUps=/5760x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134922364-208e61.jpg)
/s3/static.nrc.nl/images/gn4/stripped/data134922609-912bbb.jpg|https://images.nrc.nl/myAiVcZ-Wm7E8KH1Wiz4NUdRH-Q=/1920x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134922609-912bbb.jpg|https://images.nrc.nl/AIEEj90Jnyee7WjnMDt_HuaOKHw=/5760x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134922609-912bbb.jpg)









