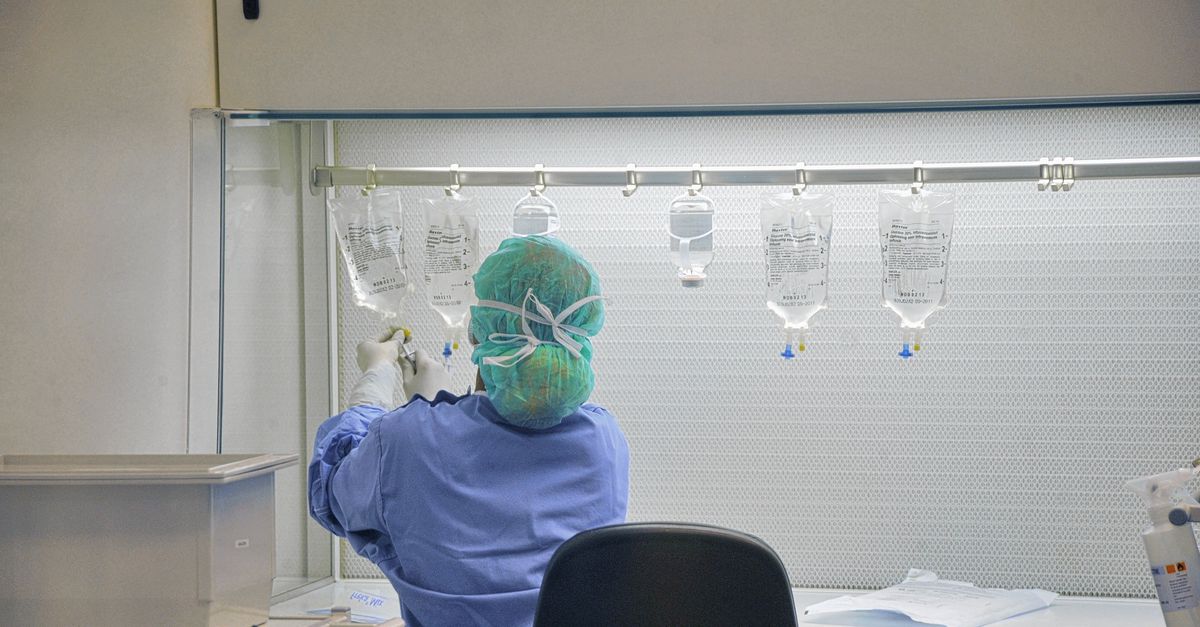
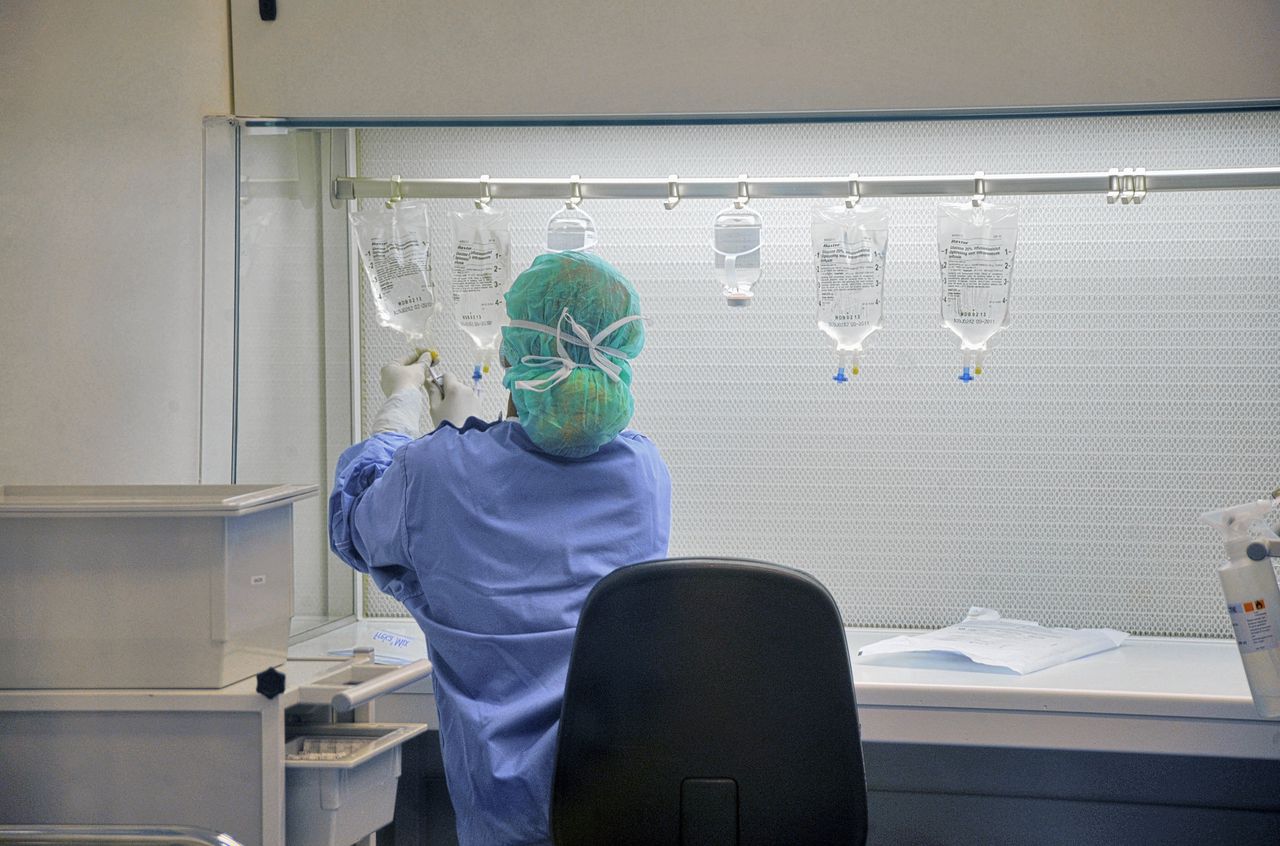
Een nieuwe behandeling verbetert het vooruitzicht voor mensen met de ziekte van Hodgkin, een zeldzame vorm van lymfeklierkanker. Met de combinatie van een nieuwe immuuntherapie en chemotherapie krijgen patiënten minder bijwerkingen en keert de kanker minder vaak terug, blijkt uit een studie die vandaag in The New England Journal of Medicine verschijnt.
Bij hodgkinlymfoom ontstaat een nieuw type cel met twee kernen. Die cellen trekken allerlei ontstekingscellen aan die tezamen een tumor vormen. Het begint in de lymfeklier, maar kan daarna ook elders in het lichaam opduiken. In Nederland krijgen jaarlijks 500 veelal jonge mensen de diagnose, vaak twintigers. De overlevingskansen zijn in de afgelopen decennia veel groter geworden. Maar de zoektocht naar nieuwe therapieën gaat door, ook om bijwerkingen en terugkerende kanker te verminderen.
Bijna duizend patiënten in tientallen ziekenhuizen in de Verenigde Staten en Canada deden mee aan het onderzoek. Die groepsgrootte is bijzonder, omdat het bij zeldzame ziekten moeilijk is veel patiënten te vinden. Voor dit onderzoek werden alle leeftijden meegenomen; de jongste patiënt was 12, de oudste 83 jaar.
De helft kreeg de nieuwste standaard behandeling in de VS en Canada: het medicijn brentuximab vedotine en chemotherapie. De ander groep kreeg chemotherapie in combinatie met nivolumab, een nieuw medicijn. In Nederland krijgen patiënten nivolumab tot nu toe alleen als het lymfoom terugkomt.
Doden
Brentuximab vedotine (BV) is een immuunmedicijn dat een specifiek eiwit aan de buitenkant van een kankercel herkent en een chemisch middel loslaat dat die cel kan doden. In combinatie met de chemokuur kan de behandeling wel flinke bijwerkingen geven, zoals pijn in de benen en obstipatie.
Nivolumab is een zogenoemde checkpointremmer. Deze nieuwste generatie immuunmedicijnen zijn antilichamen die zich binden aan T-cellen, bepaalde afweercellen van de patiënten. Ze halen de rem eraf zodat die T-cellen de kankercellen kunnen herkennen en opruimen. Zo laten ze de eigen afweer van de patiënt het werk doen.
In de studie bleek nivolumab met chemo al na een jaar betere uitkomsten te geven. En nadat de patiënten twee jaar waren gevolgd, had 92 procent van de nivolumab-groep de ziekte niet teruggekregen, tegenover 83 procent in de standaardgroep. Bij ouderen was het verschil in terugkeer na twee jaar nog groter: 88 procent van nivolumabgroep tegenover 65 procent in de standaardgroep.
Bovendien hadden patiënten in de nivolumabgroep minder bijwerkingen. En belangrijk: beide behandelingen maken bestraling, met ook weer nadelige late effecten, voor de meeste patiënten overbodig. Dat is bemoedigend, vooral voor jonge patiënten, die nog een leven voor zich hebben waarin het risico op onvruchtbaarheid, borstkanker of hartaandoeningen daarmee ook kleiner wordt, aldus de onderzoekers.
Hartfalen en borstkanker
Auke Beishuizen en Margreet Veening, kinderoncologen in het Prinses Máxima Centrum, volgden de studie en werken in Europa aan een nieuw protocol voor de behandeling van hodgkinlymfoom bij kinderen. Zij prijzen het onderzoek vanwege de grote groep mét kinderen. Over de chemotherapie die in beide groepen gegeven is naast nivolumab of brentuximab vedotine zijn ze minder te spreken. Veening: „In Europa geven we deze chemotherapie in minder grote hoeveelheden om het risico op hartfalen en borstkanker te verlagen.”
Toch zijn ze enthousiast over de uitkomsten. „We leken een plateau te hebben bereikt, zulke grote verschillen tussen twee behandelingen zijn in deze tijd echt baanbrekend”, zegt Beishuizen. Dat de onderzoekers ook kinderen meenamen, is een groot pluspunt, zegt hij. Hiermee komen eerder nieuwe geneesmiddelen op de markt voor kinderen.
De Amerikaanse onderzoekers verwachten dat de combinatiebehandeling met nivolumab snel de standaard wordt in de VS. Veening: „Ook in Europa denken we dat de toekomst zit in een checkpointremmer, in combinatie met chemotherapie.”
Hoe het over tien of twintig jaar met deze patiënten gaat, moet nog blijken. De patiënten uit het onderzoek worden nog zeker vijf jaar gevolgd, zei onderzoeksleider Jonathan Friedberg, directeur van het Wilmot Cancer Institute in Rochester (NY) bij de presentatie. „Maar als je mensen twee jaar vrij kunt houden van ziekten, kun je optimistisch zijn over de lange termijn.”

/s3/static.nrc.nl/images/gn4/stripped/data134655703-dfd678.jpg|https://images.nrc.nl/5xKR_5XxXLSiMcQuGuqz8da_jtk=/1920x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134655703-dfd678.jpg|https://images.nrc.nl/0vfM6pqMCcqdqt9WytvsgrxuakM=/5760x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134655703-dfd678.jpg)




/s3/static.nrc.nl/images/gn4/stripped/data134667141-ad68c0.jpg|https://images.nrc.nl/tfdbahTb6-AIDFu7yF2vr3xvqT8=/1920x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134667141-ad68c0.jpg|https://images.nrc.nl/0NvfxPm9JwFXimBOJLVZMUyZIhw=/5760x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134667141-ad68c0.jpg)
/s3/static.nrc.nl/images/gn4/stripped/data134656218-5731ff.jpg|https://images.nrc.nl/hjgU5RAFKhEmz7JUxwiKP0zV3xo=/1920x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134656218-5731ff.jpg|https://images.nrc.nl/NDkscnFod26QLKTBQ6AXYfXdhu8=/5760x/filters:no_upscale()/s3/static.nrc.nl/images/gn4/stripped/data134656218-5731ff.jpg)

